Лазерные технологии используют в различных областях медицины: хирургии, дерматологии, офтальмологии, физиотерапии и многих других. Высокая эффективность лазерного влияния объясняется точными физическими характеристиками излучения и предсказуемым взаимодействием света на биологические ткани. Различные параметры — длина волны, мощность, режим генерации — дают возможность точно контролировать глубину проникновения, степень нагрева и характер ответной реакции.
Понимание физических принципов лазерного излучения — ключ к грамотному подбору его типа и точной настройке параметров под конкретную медицинскую задачу. Эти знания влияют на результативность процедур и минимизацию рисков для пациента.
Физические основы лазеров
Источники когерентного излучения заняли прочное место в современной медицине благодаря своей точности, контролируемому воздействию и высокой эффективности. Их уникальные свойства объясняются физическими законами, лежащими в основе генерации излучения. Чтобы понимать, как именно лазер воздействует на ткани, необходимо рассмотреть принципы его работы и ключевые параметры. Далее мы разберем фундаментальные механизмы, определяющие поведение лазерного излучения в биологической среде.
Принцип действия устройства
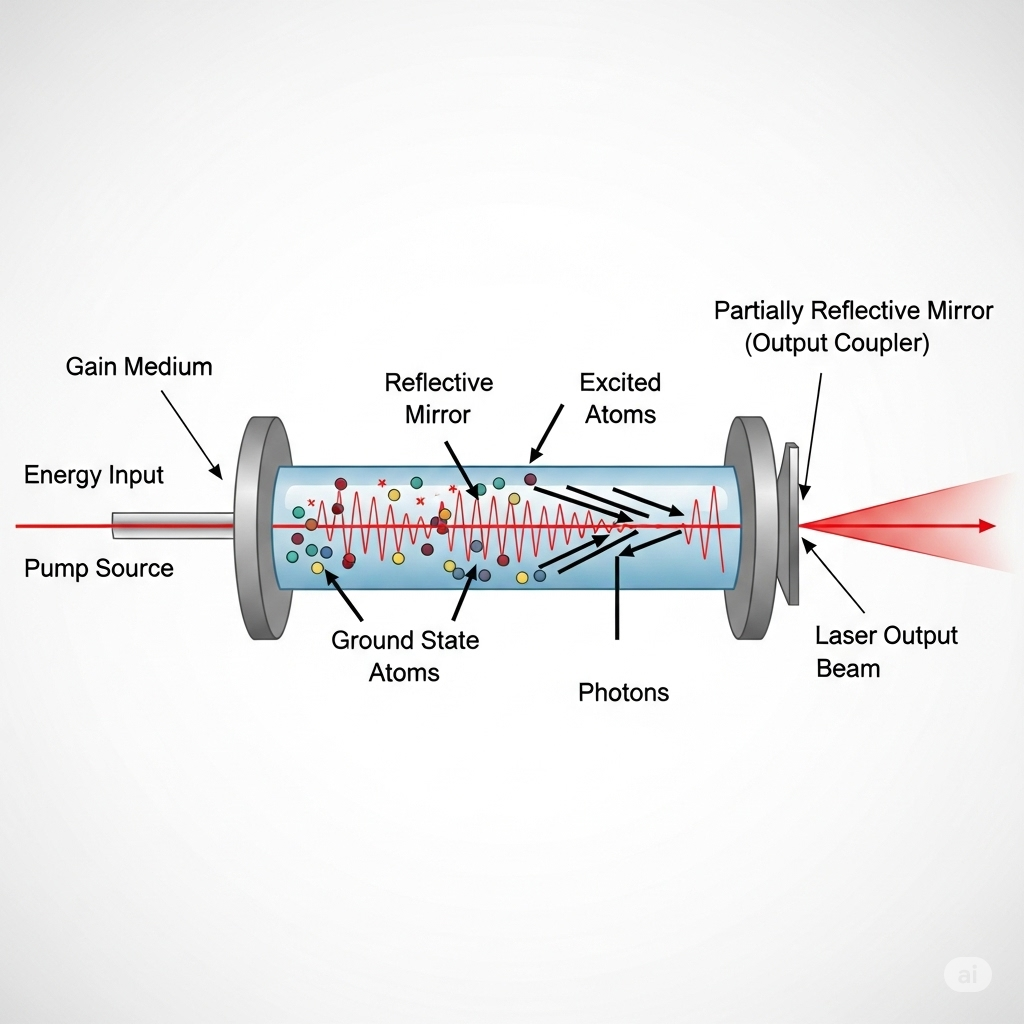
Лазер (от англ. Light Amplification by Stimulated Emission of Radiation) — это источник направленного, когерентного и монохроматического света, основанный на явлении вынужденного излучения.
Процесс лазерной генерации включает три ключевых этапа:
- инверсная заселенность — состояние активной среды, при котором число возбужденных атомов превышает количество находящихся в основном состоянии;
- вынужденное (стимулированное) излучение — механизм, при котором фотон, проходя через возбужденную среду, индуцирует испускание другого фотона с той же энергией, направлением и фазой;
- оптический резонатор — обеспечивает многократное прохождение излучения через активную среду, усиливая его.
Результатом этих процессов является когерентное, направленное и монохроматическое излучение с высокой плотностью энергии, что делает лазеры уникальными инструментами для медицинского применения.
Основные параметры лазерного излучения
Каждый лазер обладает набором параметров, определяющих его взаимодействие с биологическими тканями:
- длина волны (λ) — определяет спектр поглощения тканями. Короткие волны проникают глубже, в то время как длинные сильнее поглощаются поверхностными структурами (например, водой);
- мощность — влияет на плотность энергии и силу теплового эффекта. Она может измеряться в ваттах (W) для непрерывного режима или в джоулях (J) для импульсного воздействия;
- режим излучения — может быть непрерывным (постоянное воздействие) или импульсным (с определенной частотой вспышек), что влияет на глубину и характер теплового эффекта.
Точный выбор этих параметров позволяет добиваться желаемого клинического эффекта: коагуляции, абляции, фотостимуляции или селективного разрушения структур.
Взаимодействие лазерного излучения с тканями
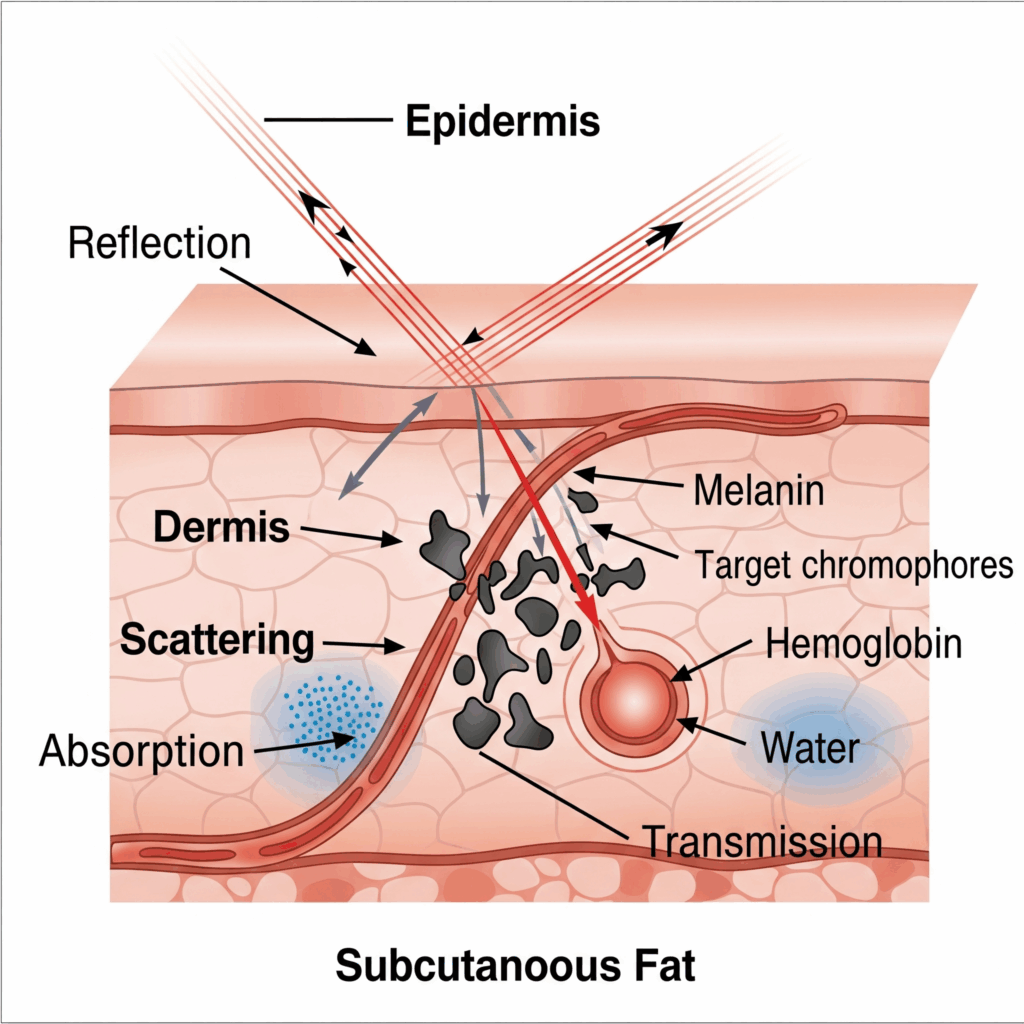
Когда лазерный луч попадает на биологическую ткань, возможны несколько процессов:
- поглощение — энергия света поглощается хромофорами (водой, меланином, гемоглобином), вызывая нагрев и фотохимические реакции;
- рассеяние — приводит к изменению направления света, снижая точность фокусировки и глубину воздействия;
- отражение и прохождение — часть энергии отражается или проходит сквозь ткани, не вызывая эффекта.
Основной механизм действия — фототермический эффект, при котором локальный нагрев вызывает коагуляцию белков, испарение (абляцию) тканей или фотомеханическое разрушение.
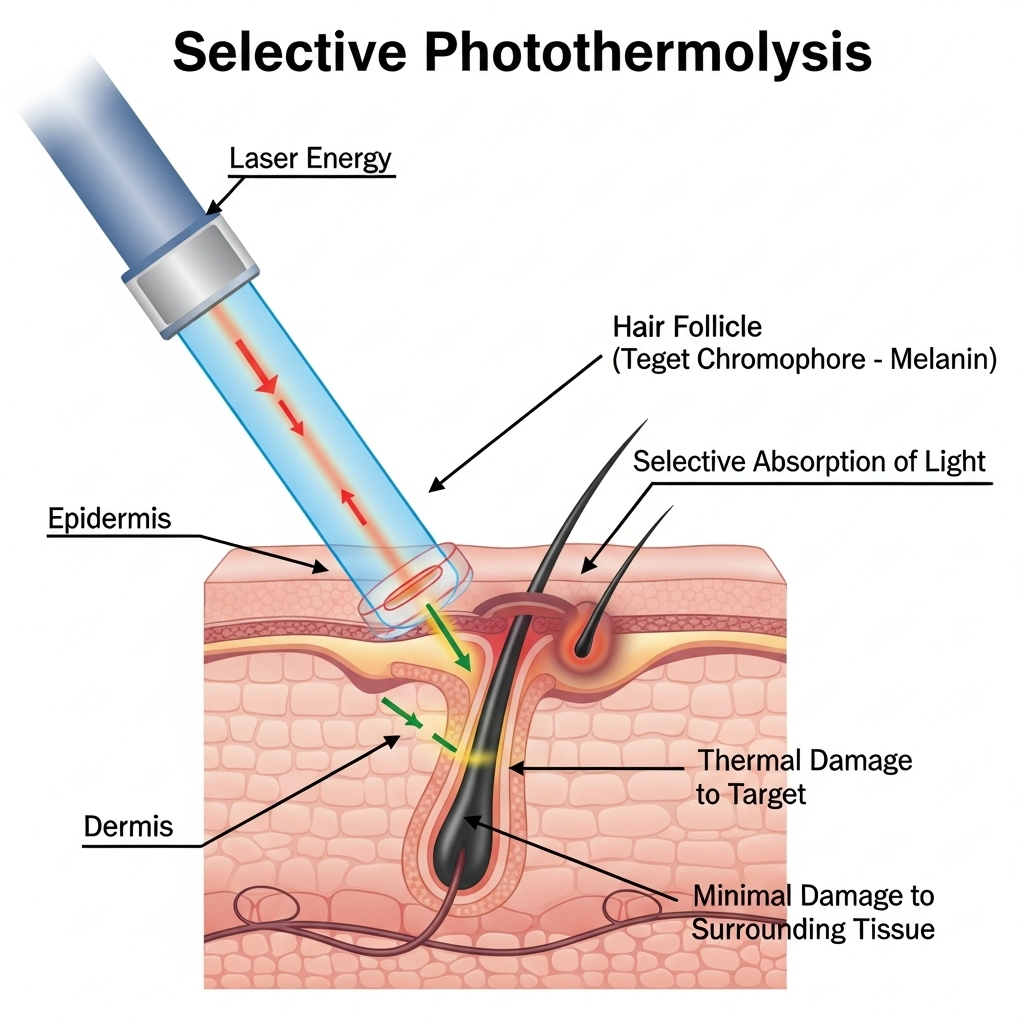
Селективный фототермолиз
Принцип селективного фототермолиза, сформулированный в 1983 году учеными Андерсоном и Парришем (Anderson & Parrish), стал основой для многих лазерных методик в медицине. Его суть заключается в точечном разрушении заданных мишеней — таких, как сосуды или пигментные клетки, — при сохранении целостности окружающих тканей.
Для достижения этого эффекта длина волны лазера должна максимально соответствовать спектру поглощения конкретного хромофора, а длительность импульса — быть короче теплового релаксационного времени мишени. Этот механизм широко применяется для устранения сосудистых дефектов и гиперпигментации.
Типы медицинских лазеров
Медицинские лазеры используются сегодня в различных направлениях, и каждый из них имеет уникальные характеристики: длину волны, уровень проникновения в ткани и специфическое воздействие на биологические структуры. Эти свойства определяют, где и как эффективно применять тот или иной тип лазера. Далее рассмотрим основные разновидности источников когерентного излучения, их ключевые особенности и области применения.
CO₂-лазеры (длина волны составляет 10,6 мкм)
Углекислотный лазер генерирует инфракрасное излучение, интенсивно поглощающееся водой, что обеспечивает точное испарение тканей с минимальным кровотечением. Его часто применяют:
- в хирургии — для рассечения мягких тканей с коагуляцией сосудов;
- в дерматологии — для шлифовки кожи, удаления новообразований и омоложения.
CO₂-лазер обеспечивает контролируемую глубину воздействия и минимальную зону термического повреждения.
Эрбиевые лазеры (длина волны составляет 2,94 мкм)
Этот вид также работает в инфракрасном диапазоне, но длина волны обеспечивает максимальное поглощение водой, что делает их особенно подходящими для поверхностной абляции:
- в косметологии используются для шлифовки кожи и устранения рубцов;
- в стоматологии — для точной обработки твердых тканей зуба без перегрева.
Эрбиевый лазер минимально воздействует на окружающие структуры и обладает высокой точностью.
Диодные лазеры (длина волны составляет 800–980 нм)
Этот вид отличается компактностью и эффективностью, а излучение хорошо поглощается меланином и гемоглобином, что делает их идеальными для:
- лазерной эпиляции;
- удаления сосудистых дефектов (купероз, гемангиомы);
- терапии воспалительных процессов (пародонтит, акне).
Высокая проникающая способность позволяет воздействовать диодным лазером на глубокие структуры кожи.
Nd:YAG-лазеры (длина волны составляет 1064 нм)
Неодимовые лазеры характеризуются самой глубокой проникающей способностью среди медицинских лазеров. Благодаря этой особенности, они применяются для:
- коагуляции глубоких сосудов;
- лечения варикозного расширения вен;
- разрушения опухолевых образований (в том числе в онкологии).
Nd:YAG эффективен при необходимости точного воздействия на глубинные структуры с минимальным поверхностным повреждением.
Примеры использования
Лазерные технологии в медицине кардинально изменили представление о лечении. Они стали незаменимыми в сферах, где важны точность, минимальное травмирование тканей и быстрая реабилитация. Врач получает возможность воздействовать строго на патологический очаг, не задевая здоровые структуры, а пациент — щадящую и эффективную терапию с минимальными побочными эффектами.
Хирургия

Лазеры активно применяются в общей, пластической, гинекологической и ЛОР-хирургии. Они позволяют выполнять рассечение, испарение и коагуляцию тканей с минимальной кровопотерей. Например, CO₂-лазеры обеспечивают тончайший разрез без механического давления, снижая травматизацию. Это особенно важно при операциях на слизистых оболочках и в труднодоступных зонах. Кроме того, благодаря одновременному коагулирующему действию, снижается риск послеоперационных осложнений и укорачивается период восстановления.
Офтальмология
В офтальмологической практике лазеры стали стандартом коррекции зрения. Процедуры LASIK, PRK, LASEK и фоторефракционная кератэктомия основаны на использовании эксимерных лазеров, работающих с субмикронной точностью. Они позволяют устранять миопию, гиперметропию и астигматизм, моделируя форму роговицы без механического вмешательства. Также применяются фемтосекундные лазеры для создания роговичных лоскутов и Nd:YAG-лазеры для лечения вторичной катаракты.
Дерматология
В эстетической и клинической дерматологии лазеры используются для удаления доброкачественных новообразований, сосудистых патологий (таких, как купероз или гемангиомы), пигментных пятен и татуировок. Пикосекундные и наносекундные лазеры эффективно разрушают пигмент без повреждения окружающей кожи. Фракционные лазеры применяются для омоложения и шлифовки кожи, способствуя обновлению клеток и синтезу коллагена. Выбор длины волны зависит от цели процедуры: для сосудов подходят лазеры с длиной волны 532 или 1064 нм, для пигмента — 755 нм и выше.
Физиотерапия
В реабилитации и восстановительной медицине применяются низкоинтенсивные лазеры, способные оказывать биостимулирующее действие без нагрева тканей. Их излучение проникает вглубь тканей, активируя клеточные процессы: стимулируется выработка АТФ в митохондриях, улучшается микроциркуляция, ускоряется регенерация. Такие процедуры используются при хронических воспалениях суставов, мышечных болях, невралгиях и восстановлении после травм. Лазеротерапия снижает отечность, купирует болевой синдром и способствует более быстрому заживлению повреждений.
Безопасность лазерных процедур

Применение лазеров в медицине связано с высокой точностью и эффективностью, но одновременно требует строгого соблюдения протоколов безопасности. Лазерное излучение обладает высокой энергией и способно повредить ткани при неправильной эксплуатации, особенно кожу и органы зрения. Поэтому каждая процедура должна проводиться в строго контролируемых условиях, с учетом всех нормативных требований.
Во-первых, работа с лазерным оборудованием возможна только при соблюдении международных стандартов, таких как IEC 60825, ГОСТ 12.2.025 и EN 60601, регламентирующих классификацию лазеров, требования к конструкции приборов и условия их безопасной эксплуатации.
Во-вторых, медицинский персонал обязан пройти специальное обучение по работе с лазерными системами. Это включает знание биологических эффектов лазерного излучения, умение подбирать параметры мощности, импульсивности, длины волны и времени воздействия в зависимости от процедуры и состояния пациента.
Обязательным элементом является использование индивидуальных средств защиты, прежде всего лазерных очков, подобранных под конкретную длину волны лазера. Неправильный выбор очков или их отсутствие может привести к серьезным повреждениям сетчатки даже при непрямом попадании луча.
Также важно соблюдать правила организации рабочего пространства: лазерные кабинеты должны быть оборудованы соответствующими знаками безопасности, блокировкой доступа во время сеанса и средствами подавления рассеянного излучения (например, матовыми экранами или абсорбирующими панелями).
Кроме того, настройка параметров лазерного излучения должна строго соответствовать клиническим рекомендациям и индивидуальным особенностям пациента — таким, как тип кожи, толщина тканей, наличие воспаления или хронических заболеваний. Превышение допустимых доз может привести к ожогам, некрозу тканей, а заниженные параметры — к снижению терапевтического эффекта.
Нарушение этих норм безопасности может повлечь за собой:
- термические травмы (в том числе глубокие ожоги);
- фотохимические повреждения глаз;
- аллергические реакции на побочные продукты лазерной коагуляции;
- неэффективность процедуры, требующую повторного вмешательства.
Таким образом, безопасность лазерных процедур — это не только защита пациента и врача, но и гарант качественного, предсказуемого результата лечения.
Подводим итоги
Лазерные технологии представляют собой пример удачного синтеза физики и медицины. Их уникальные свойства — монохроматичность, направленность, управляемая мощность — позволяют точно воздействовать на ткани, минимизируя травматичность и ускоряя восстановление.
Выбор конкретного лазера и режима его работы должен опираться на глубокое понимание принципов фототермолиза, характеристик тканей и клинической задачи. Безопасное и эффективное применение лазеров возможно только при наличии обученного персонала и строгом соблюдении международных стандартов.
Submit your review | |